+Gonzalo Alvear+
En este artículo los autores enfatizan la importancia de la búsqueda exhaustiva del diagnóstico etiológico de las bronquiectasias con el fin de tratarlas etiológicamente y evitar su progresión. Nos proponen un algoritmo para esto.

Respir Med 2016;116:70-77
Las bronquiectasias son el resultado de condiciones pulmonares o sistémicas muy diversas, las que pueden influenciar el curso de la enfermedad. Por tanto, la investigación etiológica es uno de los aspectos claves en el manejo de los pacientes con bronquiectasias.
Las causas de las bronquiectasias son múltiples y variadas, lo que hace difícil el proceso diagnóstico etiolológico. Las causas más comunes son las infecciones pulmonares previas, como la neumonía o la TBC, inmunodeficiencias primarias o secundarias, fibrosis quística (FQ), función ciliar anormal, aspergillosis broncopulmonar alérgica (ABPA) y enfermedades del tejido conectivo. Las bronquiectasias se han asociado también con otras enfermedades respiratorias crónicas como el asma y la EPOC. Además, estudios recientes enfocados en las etiologías de las bronquiectasias, han revelado un alto porcentaje de pacientes sin causa aparente, a pesar de la realización de estudios extensos, por lo que se consideran como idiopáticas. Es importante identificar la causa etiológica de las bronquiectasias para dar el tratamiento más apropiado.
El objetivo de este artículo es revisar las principales enfermedades asociadas a las bronquiectasias con el fin de simplificar el proceso diagnóstico etiológico y así ayudar a mejorar el manejo de los pacientes cuando se identifica una causa tratable o modificable.
Las causas de las bronquiectasias son múltiples y variadas, lo que hace difícil el proceso diagnóstico etiolológico. Las causas más comunes son las infecciones pulmonares previas, como la neumonía o la TBC, inmunodeficiencias primarias o secundarias, fibrosis quística (FQ), función ciliar anormal, aspergillosis broncopulmonar alérgica (ABPA) y enfermedades del tejido conectivo. Las bronquiectasias se han asociado también con otras enfermedades respiratorias crónicas como el asma y la EPOC. Además, estudios recientes enfocados en las etiologías de las bronquiectasias, han revelado un alto porcentaje de pacientes sin causa aparente, a pesar de la realización de estudios extensos, por lo que se consideran como idiopáticas. Es importante identificar la causa etiológica de las bronquiectasias para dar el tratamiento más apropiado.
El objetivo de este artículo es revisar las principales enfermedades asociadas a las bronquiectasias con el fin de simplificar el proceso diagnóstico etiológico y así ayudar a mejorar el manejo de los pacientes cuando se identifica una causa tratable o modificable.
Etiologías
Existen múltiples causas identificadas en pacientes con bronquiectasias. La mayoría de los estudios dirigidos a caracterizar a los pacientes con bronquiectasias, hasta la fecha, se han enfocado en poblaciones específicas del Reino Unido, lo que hace difícil extrapolar los resultados a otros países y a lugares que no sean centros altamente especializados.
El estudio EMBARC (European Bronchiectasis Registry) mostró que la causa de las bronquiectasias pueden identificarse en aproximadamente el 60% de los individuos. Entre ellos, las causas más frecuentes fueron las postinfecciosas (20%), relacionadas con la EPOC (15%), las relacionadas con las enfermedades del tejido conectivo (ETC) (10%), las inmunodeficiencias (5,8%) y las relacionadas con el asma (3,3%) (1).
El estudio EMBARC (European Bronchiectasis Registry) mostró que la causa de las bronquiectasias pueden identificarse en aproximadamente el 60% de los individuos. Entre ellos, las causas más frecuentes fueron las postinfecciosas (20%), relacionadas con la EPOC (15%), las relacionadas con las enfermedades del tejido conectivo (ETC) (10%), las inmunodeficiencias (5,8%) y las relacionadas con el asma (3,3%) (1).
– Postinfecciosas
Es la etiología más frecuentemente identificada en la mayoría de los estudios. Las infecciones que se han asociado a la presencia de bronquiectasias son las neumonías virales o bacterianas, la TBC y las infecciones infantiles como el sarampión y la tos convulsiva.
La identificación de esta etiologías es, a menudo, complicado, ya que los pacientes no siempre recuerdan sus infecciones previas o su severidad, haciendo difícil establecer una relación temporal entre la infección y las bronquiectasias. En pacientes en los que la conexión entre el antecedente de infección y el inicio de los síntomas de bronquiectasias no es claro, se necesitará un estudio etiológico más acabado.
La incidencia de bronquiectasias causadas por infecciones por micobacterias no TBC (MBNT) es un punto controversial ya que, por un lado, las bronquiectasias predisponen a la colonización por microorganismos oportunistas, como las MBNT, y por el otro, también estas infecciones tienen un rol en el desarrollo de las bronquiectasias. Los pacientes con infección por Mycobacterium avium clásicamente son mujeres de mediana edad y mayores, con bronquiectasias del lóbulo medio, que pueden tener poca tos (las llamadas «Lady Windemere«), aunque la enfermedad asociada a las MBNT debe ser considerada como potencial etiología en cualquier paciente.
Es la etiología más frecuentemente identificada en la mayoría de los estudios. Las infecciones que se han asociado a la presencia de bronquiectasias son las neumonías virales o bacterianas, la TBC y las infecciones infantiles como el sarampión y la tos convulsiva.
La identificación de esta etiologías es, a menudo, complicado, ya que los pacientes no siempre recuerdan sus infecciones previas o su severidad, haciendo difícil establecer una relación temporal entre la infección y las bronquiectasias. En pacientes en los que la conexión entre el antecedente de infección y el inicio de los síntomas de bronquiectasias no es claro, se necesitará un estudio etiológico más acabado.
La incidencia de bronquiectasias causadas por infecciones por micobacterias no TBC (MBNT) es un punto controversial ya que, por un lado, las bronquiectasias predisponen a la colonización por microorganismos oportunistas, como las MBNT, y por el otro, también estas infecciones tienen un rol en el desarrollo de las bronquiectasias. Los pacientes con infección por Mycobacterium avium clásicamente son mujeres de mediana edad y mayores, con bronquiectasias del lóbulo medio, que pueden tener poca tos (las llamadas «Lady Windemere«), aunque la enfermedad asociada a las MBNT debe ser considerada como potencial etiología en cualquier paciente.
– Inmunodeficiencias
En pacientes con inmunodeficiencias primarias o secundarias, las bronquiectasias pueden ser el resultado de un estado de inflamación de la vía aérea y sistémica persistente debido a episodios infecciosos recurrentes. La severidad de esta respuesta inflamatoria sistémica se correlaciona con la tasa de progresión de la enfermedad pulmonar y también de la inflamación de la vía aérea.
La deficiencia en la función o producción de uno o más tipos de inmunoglobulinas, es la manifestación más común y clínicamente importante de las inmunodeficiencias primarias. La inmunodeficiencia común variable, la agamaglobulinemia X o la deficiencia de la inmunoglobulina A son, por tanto, causas comunes de bronquiectasias. Otras inmunodeficiencias secundarias relacionadas con las bronquiectasias son las infecciones por el VIH, la terapia inmunosupresora o la quimioterapia y los pacientes con cánceres hematológicos. En muchos casos, la alteración inmune puede estar presente en sujetos aparentemente sanos. La historia de infecciones no respiratorias frecuentes puede dar una pista de la presencia de una inmunodeficiencia subyacente. El tratamiento con inmunoglobulinas ha demostrado una mejoría en la función pulmonar en pacientes con hipogamaglobulinemia. Por tanto, la identificación de estos pacientes y la iniciación de la terapia tempranamente es esencial en los casos que lo requieren para impedir el desarrollo de las bronquiectasias y para enlentecer la progresión de la enfermedad.
En pacientes con inmunodeficiencias primarias o secundarias, las bronquiectasias pueden ser el resultado de un estado de inflamación de la vía aérea y sistémica persistente debido a episodios infecciosos recurrentes. La severidad de esta respuesta inflamatoria sistémica se correlaciona con la tasa de progresión de la enfermedad pulmonar y también de la inflamación de la vía aérea.
La deficiencia en la función o producción de uno o más tipos de inmunoglobulinas, es la manifestación más común y clínicamente importante de las inmunodeficiencias primarias. La inmunodeficiencia común variable, la agamaglobulinemia X o la deficiencia de la inmunoglobulina A son, por tanto, causas comunes de bronquiectasias. Otras inmunodeficiencias secundarias relacionadas con las bronquiectasias son las infecciones por el VIH, la terapia inmunosupresora o la quimioterapia y los pacientes con cánceres hematológicos. En muchos casos, la alteración inmune puede estar presente en sujetos aparentemente sanos. La historia de infecciones no respiratorias frecuentes puede dar una pista de la presencia de una inmunodeficiencia subyacente. El tratamiento con inmunoglobulinas ha demostrado una mejoría en la función pulmonar en pacientes con hipogamaglobulinemia. Por tanto, la identificación de estos pacientes y la iniciación de la terapia tempranamente es esencial en los casos que lo requieren para impedir el desarrollo de las bronquiectasias y para enlentecer la progresión de la enfermedad.
– EPOC
La presencia de bronquiectasias asociadas a las EPOC es la etiología que ha generado mayor interés y controversia en los últimos años. La prevalencia de las bronquiectasias en la EPOC difiere dependiendo de si la población estudiada proviene de una con bronquiectasias o de una con EPOC. En general, se estima que el 12-15% de los pacientes con bronquiectasias tienen además el diagnóstico de EPOC, mientras que se ha descrito que la prevalencia promedio de las bronquiectasias en los pacientes con EPOC llega al 54,3%.
Los factores asociados con la presencia de bronquiectasias en la EPOC son la severidad de la obstrucción bronquial, el aislamiento de microorganismos potencialmente patógenos y, al menos, una hospitalización debido a una exacerbación de EPOC en el último año. La asociación de estas enfermedades ha mostrado conferir peor pronóstico, con una mortalidad de casi tres veces mayor que en los pacientes con bronquiectasias sin EPOC.
En el estudio ECLIPSE, las bronquiectasias se reportaron en solo el 2% de los hombres con EPOC GOLD II (<1% de las mujeres) y en el 9% de las mujeres y 7% de los hombres con EPOC GOLD IV (2).
La sobreposición de ambas enfermedades tiene impacto significativo en el manejo de ambas patologías y requiere de más estudios para ayudar a entender su historia natural y de ahí poder optimizar el tratamiento que se da hoy en día.
La presencia de bronquiectasias asociadas a las EPOC es la etiología que ha generado mayor interés y controversia en los últimos años. La prevalencia de las bronquiectasias en la EPOC difiere dependiendo de si la población estudiada proviene de una con bronquiectasias o de una con EPOC. En general, se estima que el 12-15% de los pacientes con bronquiectasias tienen además el diagnóstico de EPOC, mientras que se ha descrito que la prevalencia promedio de las bronquiectasias en los pacientes con EPOC llega al 54,3%.
Los factores asociados con la presencia de bronquiectasias en la EPOC son la severidad de la obstrucción bronquial, el aislamiento de microorganismos potencialmente patógenos y, al menos, una hospitalización debido a una exacerbación de EPOC en el último año. La asociación de estas enfermedades ha mostrado conferir peor pronóstico, con una mortalidad de casi tres veces mayor que en los pacientes con bronquiectasias sin EPOC.
En el estudio ECLIPSE, las bronquiectasias se reportaron en solo el 2% de los hombres con EPOC GOLD II (<1% de las mujeres) y en el 9% de las mujeres y 7% de los hombres con EPOC GOLD IV (2).
La sobreposición de ambas enfermedades tiene impacto significativo en el manejo de ambas patologías y requiere de más estudios para ayudar a entender su historia natural y de ahí poder optimizar el tratamiento que se da hoy en día.
– Asma
La relación entre las bronquiectasias y el asma no está claramente definida. Estudios con TAC de alta resolución han encontrado bronquiectasias en el 17-35% de los pacientes con asma, lo que se ha asociado con mayor frecuencia a casos de asma no alérgica y formas más severas de la enfermedad. Se ha visto un riesgo aumentado de 2,01 veces en los asmáticos sensibilizados al Aspergillus fumigatus, que no cumplen criterios de ABPA, de tener bronquiectasias.
Es difícil definir en qué casos las bronquiectasias son secundarias al asma y no son la enfermedad primaria. Por tanto, se necesitan mayores estudios para caracterizar mejor las relaciones y determinar el impacto sobre el pronóstico de ambas enfermedades.
La relación entre las bronquiectasias y el asma no está claramente definida. Estudios con TAC de alta resolución han encontrado bronquiectasias en el 17-35% de los pacientes con asma, lo que se ha asociado con mayor frecuencia a casos de asma no alérgica y formas más severas de la enfermedad. Se ha visto un riesgo aumentado de 2,01 veces en los asmáticos sensibilizados al Aspergillus fumigatus, que no cumplen criterios de ABPA, de tener bronquiectasias.
Es difícil definir en qué casos las bronquiectasias son secundarias al asma y no son la enfermedad primaria. Por tanto, se necesitan mayores estudios para caracterizar mejor las relaciones y determinar el impacto sobre el pronóstico de ambas enfermedades.
– ABPA
El porcentaje de bronquiectasias asociadas con ABPA varía, dependiendo de la población analizada, desde un 1% hasta un 7-8%. La identificación de bronquiectasias centrales junto con impactación mucosa, predominantemente en los lóbulos superiores, es una fuerte sospecha del diagnóstico de ABPA. El aislamiento crónico de Staphylococcus aureus en los pacientes con bronquiectasias, también sugiere la presencia de ABPA como etiología. La importancia del diagnóstico de ABPA es que requiere tratamiento específico.
El porcentaje de bronquiectasias asociadas con ABPA varía, dependiendo de la población analizada, desde un 1% hasta un 7-8%. La identificación de bronquiectasias centrales junto con impactación mucosa, predominantemente en los lóbulos superiores, es una fuerte sospecha del diagnóstico de ABPA. El aislamiento crónico de Staphylococcus aureus en los pacientes con bronquiectasias, también sugiere la presencia de ABPA como etiología. La importancia del diagnóstico de ABPA es que requiere tratamiento específico.
-ETC
Las bronquiectasias se han asociado con múltiples enfermedades sistémicas y se piensa que las ETC son la causa de ellas en hasta un 10-16% de los pacientes. Entre las más frecuentes están la artritis reumatoidea (AR) y el síndrome de Sjögren (SS). Se ha estimado una incidencia de bronquiectasias de aproximadamente el 5% en pacientes con AR, lo que es mayor que la incidencia de fibrosis pulmonar en estos pacientes. Al igual que otras manifestaciones pleuropulmonares de la AR, las bronquiectasias preceden a las manifestaciones articulares en un gran número de pacientes. Los pacientes con AR y bronquiectasias presentan mayor actividad y severidad de la enfermedad y mayores niveles de anticuerpos anti-péptido citrulinado en comparación con pacientes con solo AR.
Otras ETC han sido mucho menos estudiadas. Se necesitan más estudios para elucidar la patogénesis de la asociación entre las bronquiectasias y estas enfermedades, y también para determinar el impacto clínico que las alteraciones bronquiales tienen sobre el curso de las diferentes enfermedades sistémicas.
Se ha reportado que las enfermedades del tejido conectivo, y en particular la AR, asociadas a bronquiectasias, tienen peor pronóstico. Si esto refleja la naturaleza de la enfermedad o el impacto de las drogas inmunosupresoras usadas frecuentemente para tratar las ETC, no se sabe.
Las bronquiectasias se han asociado con múltiples enfermedades sistémicas y se piensa que las ETC son la causa de ellas en hasta un 10-16% de los pacientes. Entre las más frecuentes están la artritis reumatoidea (AR) y el síndrome de Sjögren (SS). Se ha estimado una incidencia de bronquiectasias de aproximadamente el 5% en pacientes con AR, lo que es mayor que la incidencia de fibrosis pulmonar en estos pacientes. Al igual que otras manifestaciones pleuropulmonares de la AR, las bronquiectasias preceden a las manifestaciones articulares en un gran número de pacientes. Los pacientes con AR y bronquiectasias presentan mayor actividad y severidad de la enfermedad y mayores niveles de anticuerpos anti-péptido citrulinado en comparación con pacientes con solo AR.
Otras ETC han sido mucho menos estudiadas. Se necesitan más estudios para elucidar la patogénesis de la asociación entre las bronquiectasias y estas enfermedades, y también para determinar el impacto clínico que las alteraciones bronquiales tienen sobre el curso de las diferentes enfermedades sistémicas.
Se ha reportado que las enfermedades del tejido conectivo, y en particular la AR, asociadas a bronquiectasias, tienen peor pronóstico. Si esto refleja la naturaleza de la enfermedad o el impacto de las drogas inmunosupresoras usadas frecuentemente para tratar las ETC, no se sabe.
– Enfermedad inflamatoria intestinal (EII)
Las bronquiectasias son la manifestación pulmonar más común de la EII. Cerca del 1-3% de las bronquiectasias se asocian con la EII. Entre ellas, la colitis ulcerosa ha mostrado la relación más clara, pero también se ha sugerido una asociación con la enfermedad de Crohn. En muchos pacientes con EII, las bronquiectasias aparecen luego de ser colectomizados. Una de las teorías propuestas sugiere que esto se debe a que los mediadores inflamatorios cambian, desde el intestino resecado al pulmón, debido a sus orígenes embrionarios comunes.
Las bronquiectasias son la manifestación pulmonar más común de la EII. Cerca del 1-3% de las bronquiectasias se asocian con la EII. Entre ellas, la colitis ulcerosa ha mostrado la relación más clara, pero también se ha sugerido una asociación con la enfermedad de Crohn. En muchos pacientes con EII, las bronquiectasias aparecen luego de ser colectomizados. Una de las teorías propuestas sugiere que esto se debe a que los mediadores inflamatorios cambian, desde el intestino resecado al pulmón, debido a sus orígenes embrionarios comunes.
– Disfunciones ciliares
La disquinesia ciliar primaria es una etiología rara caracteriza por el inicio precoz en la vida. Se manifiesta con gran heterogeneidad y severidad entre los individuos. La prueba de la sacarina tiene sus limitaciones, tanto en la realización de la prueba como en la interpretación de sus resultados. La medición del óxido nitrico nasal muestra valores generalmente disminuidos, por lo que su uso como prueba diagnóstica ha ido aumentando en la práctica clínica. El gold standard sigue siendo la microscopía electrónica. No existen tratamientos específicos para la disquinesia ciliar primaria y existen pocos datos disponibles que apoyen recomendaciones fuertes para el manejo de estos pacientes.
La disquinesia ciliar primaria es una etiología rara caracteriza por el inicio precoz en la vida. Se manifiesta con gran heterogeneidad y severidad entre los individuos. La prueba de la sacarina tiene sus limitaciones, tanto en la realización de la prueba como en la interpretación de sus resultados. La medición del óxido nitrico nasal muestra valores generalmente disminuidos, por lo que su uso como prueba diagnóstica ha ido aumentando en la práctica clínica. El gold standard sigue siendo la microscopía electrónica. No existen tratamientos específicos para la disquinesia ciliar primaria y existen pocos datos disponibles que apoyen recomendaciones fuertes para el manejo de estos pacientes.
– Déficit de alfa 1 antitripsina
La asociación entre la deficiencia de alfa 1 antitripsina y las bronquiectasias sigue siendo controversial. La prevalencia de las bronquiectasias en pacientes con déficit de alfa 1 antitripsina varía enormemente entre los estudios. No se recomienda el screening de esta enfermedad en el estudio rutinario de las bronquiectasias, excepto en casos en los que se pesquisa enfisema en el TAC de distribución panlobular o de distribución basal. Si bien el tratamiento específico de la deficiencia de alfa 1 antitripsina está disponible y probablemente mejora la historia natural de las bronquiectasias, se necesitan más evidencias para probar sus beneficios en esos pacientes.
La asociación entre la deficiencia de alfa 1 antitripsina y las bronquiectasias sigue siendo controversial. La prevalencia de las bronquiectasias en pacientes con déficit de alfa 1 antitripsina varía enormemente entre los estudios. No se recomienda el screening de esta enfermedad en el estudio rutinario de las bronquiectasias, excepto en casos en los que se pesquisa enfisema en el TAC de distribución panlobular o de distribución basal. Si bien el tratamiento específico de la deficiencia de alfa 1 antitripsina está disponible y probablemente mejora la historia natural de las bronquiectasias, se necesitan más evidencias para probar sus beneficios en esos pacientes.
– Aspiración gastrointestinal
La aspiración del contenido gastrointestinal se ha reportado como causa de bronquiectasias en algunos estudios. Aunque existen pocos estudios que se han hecho para analizar esta relación, la presencia de reflujo gastroesofágico (RGE) se ha asociado con mayor severidad de las bronquiectasias y peor evolución de la enfermedad. Ya sea que el RGE sea una causa común de bronquiectasias o no, parece ser razonable tratar el RGE cuando se identifique.
La aspiración del contenido gastrointestinal se ha reportado como causa de bronquiectasias en algunos estudios. Aunque existen pocos estudios que se han hecho para analizar esta relación, la presencia de reflujo gastroesofágico (RGE) se ha asociado con mayor severidad de las bronquiectasias y peor evolución de la enfermedad. Ya sea que el RGE sea una causa común de bronquiectasias o no, parece ser razonable tratar el RGE cuando se identifique.
– Fibrosis quística (FQ)
Aunque la FQ generalmente se presenta a temprana edad, pueden existir algunos casos cuyo diagnóstico se realice a edad mayor.
Aunque la FQ generalmente se presenta a temprana edad, pueden existir algunos casos cuyo diagnóstico se realice a edad mayor.
– Causas idiopáticas
La prevalencia de este grupo varía enormemente, dependiendo de la población estudiada y el rigor del estudio diagnóstico realizado, entre el 26 al 74%. Es un grupo muy heterogéneo y se necesitan más estudios para comprender e identificar los mecanismos causales de las bronquiectasias en estos pacientes.
La prevalencia de este grupo varía enormemente, dependiendo de la población estudiada y el rigor del estudio diagnóstico realizado, entre el 26 al 74%. Es un grupo muy heterogéneo y se necesitan más estudios para comprender e identificar los mecanismos causales de las bronquiectasias en estos pacientes.
Enfoques para el diagnóstico etiológico
Se recomienda tratar de determinar el diagnóstico de la causa de las bronquiectasias en todos los casos posibles. Algunas etiologías deben ser descartadas en todos los pacientes debido a sus implicancias clínicas en el manejo y pronóstico. Estas incluyen las inmunodeficiencias por deficiencias en la producción de anticuerpos, ABPA, disquinesia ciliar primaria, RGE, infección por micobacterias, deficiencia de alfa 1 antitripsina y FQ. La figura 1 propone un algoritmo diagnóstico.
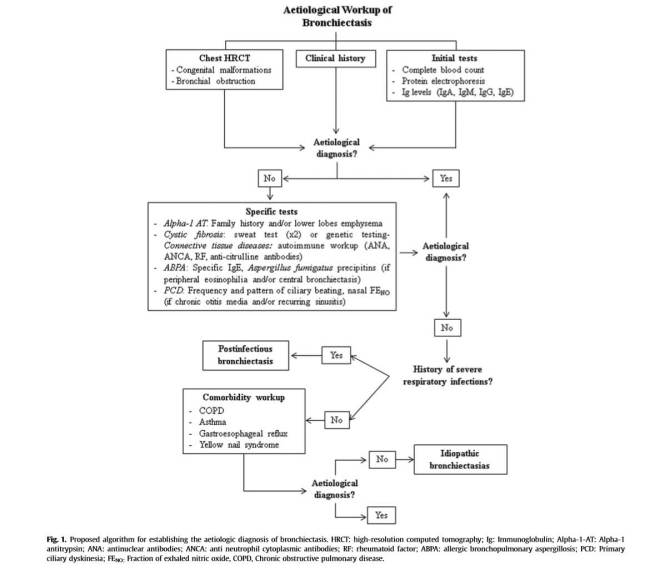
En suma, en todos los pacientes con bronquiectasias debe hacerse una historia médica detallada y al menos un estudios de niveles de inmunoglobulinas. Si no se detecta inmunodeficiencia, exámenes específicos deben realizarse según la historia clínica. El diagnóstico de bronquiectasias postinfecciosas se hace cuando otras etiologías se han descartado y existe el antecedente de infecciones respiratorias severas. Finalmente, las bronquiectasias idiopáticas pueden ser diagnosticadas solo después de un estudios etiológico exhaustivo negativo y ninguna comorbilidad asociada a las bronquiectasias exista.
Conclusiones
La identificación de la etiología de las bronquiectasias es difícil y lo importante es la identificación temprana de alguna patología subyacente tratable. Los autores proponen un enfoque sistemático de investigación para cada paciente con la cuidadosa exclusión de cada una de las condiciones subyacentes descritas.
BIBLIOGRAFÍA
1) S. Lonni, J.D. Chalmers, P.C. Goeminne, M.J. McDonnell, K. Dimakou, A. De
Soyza, et al., Etiology of non-cystic fibrosis bronchiectasis in adults and its
correlation to disease severity, Ann. Am. Thorac. Soc. 12 (2015) 1764-1770,
http://dx.doi.org/10.1513/AnnalsATS.201507-472OC.
Soyza, et al., Etiology of non-cystic fibrosis bronchiectasis in adults and its
correlation to disease severity, Ann. Am. Thorac. Soc. 12 (2015) 1764-1770,
http://dx.doi.org/10.1513/AnnalsATS.201507-472OC.
2) A. Agusti, P.M.A. Calverley, B. Celli, H.O. Coxson, L.D. Edwards, D.A. Lomas, et
al., Characterisation of COPD heterogeneity in the ECLIPSE cohort, Respir. Res.
11 (2010) 122, http://dx.doi.org/10.1186/1465-9921-11-122.
al., Characterisation of COPD heterogeneity in the ECLIPSE cohort, Respir. Res.
11 (2010) 122, http://dx.doi.org/10.1186/1465-9921-11-122.

